Sursa foto: pixabay.com
Boala celiacă este o afecțiune autoimună, declanșată de consumul de gluten - o proteină găsită în grâu, orz și secară. Afectează milioane de oameni și poate reduce semnificativ calitatea vieții, dacă nu este diagnosticată și tratată corect. Înțelegerea simptomelor, mecanismelor și adoptarea unui stil de viață adecvat sunt esențiale pentru gestionarea eficientă a bolii celiace. Descoperă aspectele esențiale ale bolii celiace: de la diagnostic și manifestări clinice, până la tratament și recomandări pentru o viață sănătoasă, fără gluten.
Rezumat
-
Boala celiacă este o afecțiune autoimună declanșată de consumul glutenului, o proteină prezentă în grâu, orz și secară, care provoacă un răspuns imunitar anormal, ce distruge progresiv vilozitățile intestinale.
-
Simptomele bolii celiace sunt extrem de variate: de la tulburări digestive evidente, precum diareea cronică, balonarea, durerile abdominale și greața, până la manifestări extradigestive, cum ar fi anemia, oboseala, tulburările de creștere la copii, problemele de fertilitate și afecțiunile neurologice.
-
Diagnosticul bolii celiace presupune o abordare complexă și riguroasă, care include teste serologice pentru depistarea anticorpilor specifici, evaluarea profilului genetic și biopsia intestinală, pentru confirmarea leziunilor caracteristice la nivelul mucoasei.
-
Netratată, boala celiacă determină complicații severe: malnutriție cronică din cauza malabsorbției, osteoporoză și risc crescut de fracturi, carențe vitaminice, afectarea creșterii la copii, dar și probleme neurologice sau infertilitate.
-
Tratamentul pentru boala celiacă constă exclusiv în adoptarea unei diete gluten free, eliminând complet orice sursă de gluten din alimentație.
Cuprins
-
Ce este boala celiacă?
-
Cauze și factori de risc pentru boala celiacă
-
Simptome ale bolii celiace la copii și adulți
-
Diferența dintre boala celiacă și intoleranța la gluten
-
Diagnostic pentru boala celiacă - testul celiac și alte investigații
-
Complicații ale bolii celiace netratate
-
Tratament pentru boala celiacă - regim fără gluten
-
Alimente fără gluten, permise, și alimente interzise în boala celiacă
-
Provocarea contaminării încrucișate în cazul enteropatiei glutenice
Ce este boala celiacă?
Boala celiacă, cunoscută în terminologia medicală și sub denumirea de celiachie sau enteropatie glutenică, este o afecțiune autoimună cronică, ce se manifestă la persoanele cu predispoziție genetică, atunci când consumă gluten. Glutenul este o proteină ce se găsește în mod natural în cereale precum grâul, orzul și secara, fiind prezentă în numeroase produse alimentare din dieta zilnică obișnuită.
Mecanismul prin care celiachia se dezvoltă este complex și implică un răspuns imunitar inadecvat. Atunci când o persoană cu boala celiacă consumă alimente care conțin gluten, sistemul său imunitar reacționează atacând nu doar proteina străină, ci și țesuturile proprii ale intestinului subțire. Acest proces autoimun duce la inflamație cronică și la deteriorarea progresivă a vilozităților intestinale - acele structuri microscopice, asemănătoare unor degete mici, care căptușesc peretele interior al intestinului și joacă un rol crucial în absorbția nutrienților.
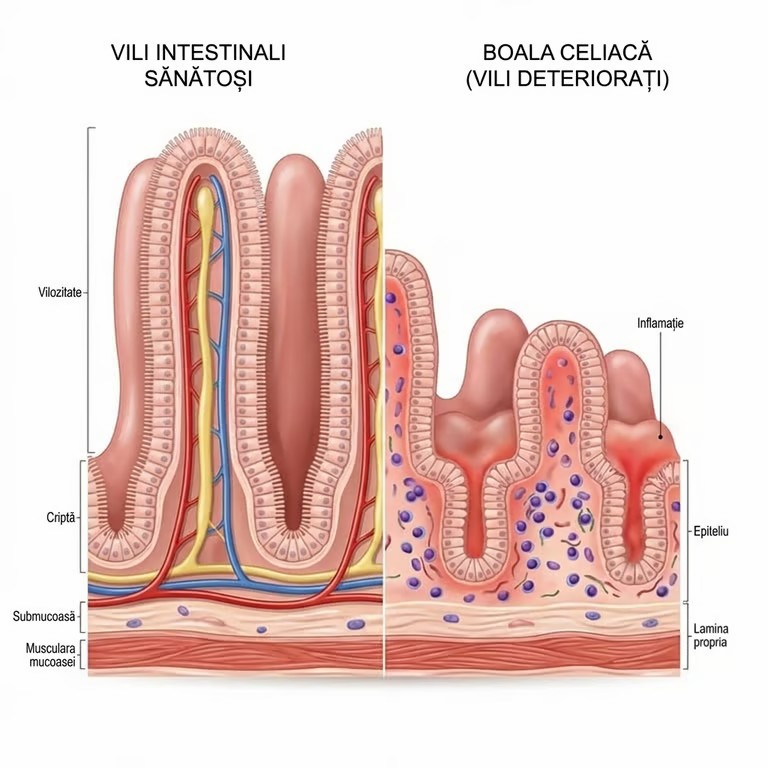
Deteriorarea acestor vilozități are consecințe directe asupra capacității organismului de a absorbi vitaminele, mineralele și nutrienții esențiali din alimentație. Pe măsură ce suprafața de absorbție se reduce, apar deficiențe nutriționale ce pot afecta multiple sisteme ale organismului.
Caracterul ereditar al acestei afecțiuni este bine documentat în literatura medicală. Persoanele care au rude de gradul I diagnosticate cu boala celiacă prezintă un risc semnificativ mai mare de a dezvolta această afecțiune, comparativ cu populația generală. Această componentă genetică explică de ce screeningul familial este adesea recomandat atunci când un membru al familiei primește diagnosticul.
Un alt aspect important al bolii celiace este că poate debuta la orice vârstă. Unele persoane dezvoltă simptome imediat după introducerea glutenului în alimentație, în timp ce altele pot trăi decenii fără manifestări evidente, boala fiind descoperită întâmplător sau în urma unor complicații. Această variabilitate în prezentarea clinică face ca diagnosticarea să fie uneori dificilă și întârziată.
Cauze și factori de risc pentru boala celiacă
Dezvoltarea bolii celiace rezultă dintr-o interacțiune complexă între predispoziția genetică moștenită și diverși factori de mediu care o pot activa. Deși cercetătorii au făcut progrese semnificative în înțelegerea acestei afecțiuni, mecanismele exacte prin care se declanșează răspunsul autoimun rămân încă parțial necunoscute.
Componenta genetică
Majoritatea persoanelor diagnosticate cu celiachie prezintă anumite variante genetice, în special genele HLA-DQ2 sau HLA-DQ8. Acestea fac parte din sistemul antigenelor leucocitare umane, care ajută organismul să distingă între propriile celule și substanțele străine. Prezența nu garantează dezvoltarea bolii, dar absența lor face ca diagnosticul să fie extrem de puțin probabil.
Factorii de mediu - declanșatori ai bolii la persoanele cu predispoziție genetică
Infecțiile gastrointestinale, în special cele virale, pot modifica echilibrul imunitar intestinal, contribuind la activarea răspunsului autoimun. De asemenea, compoziția microbiotei intestinale pare să joace un rol în modularea răspunsului imunitar la gluten, deși mecanismele exacte sunt încă în curs de cercetare. În acest context, suplimentele probiotice precum Lacium® 50 miliarde UFC, pot contribui la reducerea inflamației intestinale și la ameliorarea unor simptome digestive asociate disbiozei.
Anumite evenimente din viața unei persoane cu predispoziție genetică pot precipita debutul simptomelor:
-
intervențiile chirurgicale majore;
-
perioadele de stres emoțional intens;
-
sarcina;
-
nașterea.
Toți acești factori pot modifica temporar funcționarea sistemului imunitar sau crește permeabilitatea intestinală, facilitând astfel activarea procesului autoimun.
Riscul de a dezvolta boală celiacă este, de asemenea, influențat de prezența altor afecțiuni autoimune. Persoanele diagnosticate cu diabet zaharat de tip 1, boli tiroidiene autoimune, sindrom Down sau sindrom Turner prezintă o incidență mai mare a bolii celiace. Această asociere sugerează existența unor mecanisme imunitare comune, care predispun la dezvoltarea mai multor afecțiuni autoimune.
Simptome ale bolii celiace la copii și adulți
Manifestările clinice ale bolii celiace prezintă o diversitate remarcabilă, variind semnificativ în funcție de vârstă, gradul de afectare intestinală și durata expunerii la gluten. Această heterogenitate reprezintă una dintre principalele provocări în diagnosticarea precoce a afecțiunii.
Simptomele celiachiei la copii
La copii, tabloul clinic este adesea dominat de manifestări digestive evidente.
-
Părinții pot observa episoade frecvente de diaree cronică, cu scaune voluminoase, deschise la culoare și cu miros neplăcut, care reflectă malabsorbția grăsimilor.
-
Balonarea abdominală și distensia sunt frecvente, copilul având adesea un abdomen proeminent, în contrast cu membre subțiri.
-
Durerea abdominală recurentă, greața și vărsăturile pot fi prezente.
-
Unii copii dezvoltă, paradoxal, constipație în loc de diaree.
Dincolo de simptomele digestive, copiii cu boală celiacă netratată prezintă adesea semne de malnutriție, care le afectează creșterea și dezvoltarea. Încetinirea ritmului de creștere în înălțime și greutate, cunoscută sub termenul de deficit staturo-ponderal, poate fi primul semn care alertează medicul. Copiii pot părea slăbiți, cu musculatură slab dezvoltată și întârzieri în atingerea reperelor de dezvoltare. Anemia feriprivă care nu răspunde la tratamentul cu fier este un alt indicator important.
Manifestările extradigestive la copii includ:
-
iritabilitatea cronică;
-
modificări ale comportamentului;
-
dificultăți de concentrare.
Unii copii dezvoltă defecte ale smalțului dentar, ce apar ca pete sau dungi pe dinți. Pubertatea întârziată poate fi o altă consecință a malnutriției cronice, iar în cazuri severe, pot apărea probleme osoase, precum durerile articulare sau fracturile.
Boala celiacă: simptome la adulți
La adulți, manifestarea clinică este adesea mai subtilă și mai puțin tipică, ceea ce duce la întârzieri semnificative în diagnostic. Deși simptomele digestive pot fi prezente, context în care se apelează la suplimente pentru digestie și detoxifiere, cele mai multe persoane adulte experimentează predominant manifestări ce nu par a fi legate de sistemul digestiv. Oboseala cronică și inexplicabilă este una dintre cele mai frecvente și afectează semnificativ calitatea vieții.
-
Simptomele digestive la adulți pot include diaree intermitentă sau cronică, dar și constipație, balonare persistentă, dureri abdominale difuze și senzație de disconfort după mese, pentru care suplimentele pentru constipație și balonare pot oferi o ușoară ameliorare. Pierderea în greutate neintenționată poate apărea, dar cei mai mulți pacienți mențin o greutate normală sau prezintă supraponderalitate, ceea ce întârzie suspiciunea diagnostică.
-
Anemia este o manifestare frecventă la adulți, de obicei cauzată de deficitul de fier, ca efect secundar al malabsorbției, dar poate fi și rezultatul deficitului de acid folic sau vitamina B12. Această anemie este adesea rezistentă la tratamentul standard și poate fi primul indiciu care conduce la investigarea bolii celiace.
-
Osteoporoza sau osteopenia pot apărea ca urmare a malabsorbției calciului și vitaminei D, crescând riscul de fracturi, chiar și la persoane relativ tinere.
-
Manifestările neurologice includ neuropatia periferică, care se manifestă prin amorțeli, furnicături sau dureri în extremități, tulburări de echilibru și coordonare, dureri de cap persistente și, în cazuri rare, ataxie cerebeloasă.
-
Alte simptome extradigestive sunt ulcerațiile bucale recurente, modificările funcției hepatice, cu creșterea enzimelor hepatice, problemele de fertilitate, avorturile spontane repetate și tulburările menstruale.
Unii pacienți prezintă simptome psihiatrice precum depresia, anxietatea sau modificările cognitive, care se atenuează semnificativ după adoptarea dietei fără gluten.
Diferența dintre boala celiacă și intoleranța la gluten
Confuzia între boala celiacă și alte afecțiuni legate de consumul de gluten este frecventă, însă distincțiile dintre ele sunt fundamentale pentru diagnostic și tratament. Înțelegerea corectă ajută atât pacienții, cât și medicii, să adopte abordarea terapeutică potrivită.
-
Boala celiacă este o afecțiune autoimună bine definită, în care sistemul imunitar produce anticorpi specifici împotriva transglutaminazei tisulare și a altor antigene. Acest răspuns imunitar duce la inflamație cronică și la leziuni structurale documentabile la nivelul intestinului subțire. Modificările pot fi vizualizate prin biopsie și includ atrofia vilozităților, hiperplazia criptelor și infiltrarea cu limfocite. Prezența anticorpilor specifici și a modificărilor histologice caracteristice permite un diagnostic obiectiv.
-
Sensibilitatea la gluten non-celiacă, adesea numită intoleranță la gluten, reprezintă o ipoteză clinică diferită. Persoanele cu această afecțiune experimentează simptome similare după consumul de gluten, dar nu prezintă răspunsul autoimun caracteristic bolii celiace. Testele serologice pentru anticorpii specifici bolii celiace ies negative, iar biopsia intestinală nu relevă leziunile caracteristice. Mecanismul exact prin care glutenul provoacă simptome în această situație nu este pe deplin elucidat, iar diagnosticul se bazează în principal pe excluderea bolii celiace și a alergiei la grâu, urmată de observarea ameliorării simptomelor la eliminarea glutenului.
-
Alergia la grâu reprezintă o a treia categorie: distinctă și mediată de anticorpi IgE împotriva proteinelor din grâu. Această reacție alergică fi rapidă și severă, incluzând simptome precum urticaria, dificultățile respiratorii sau chiar anafilaxia. Spre deosebire de boala celiacă, care necesită eliminarea permanentă a glutenului, alergia la grâu poate fi depășită în timp, în special la copii.
Consecințele pe termen lung diferă semnificativ între aceste afecțiuni. Boala celiacă netratată poate duce la complicații grave, inclusiv malnutriție severă, osteoporoză, probleme de fertilitate și un risc crescut de dezvoltare a anumitor tipuri de cancer. Sensibilitatea la gluten non-celiacă, deși poate afecta semnificativ calitatea vieții, nu pare să fie asociată cu aceleași riscuri pe termen lung sau cu leziuni intestinale permanente.
Abordarea terapeutică este similară pentru boala celiacă și sensibilitatea la gluten non-celiacă, ambele necesitând eliminarea glutenului din dietă. Totuși, în timp ce persoanele cu boală celiacă trebuie să evite complet chiar și cantități minime de gluten și să fie atente la contaminarea încrucișată, cele cu sensibilitate la gluten pot avea un grad variabil de toleranță în ceea ce privește expunerile accidentale minore.
Diagnostic pentru boala celiacă - testul celiac și alte investigații
Diagnosticarea corectă a bolii celiace necesită o abordare sistematică și metodică, ce combină evaluarea clinică cu investigațiile de laborator și, atunci când este necesar, cu procedurile endoscopice. Procesul diagnostic trebuie să fie complet înainte de inițierea dietei fără gluten, deoarece eliminarea anterioară poate normaliza rezultatele testelor, făcând diagnosticul imposibil fără reintroducerea acestuia.
Primul pas în investigarea suspiciunii: un test celiac
Testul celiac pentru anticorpii anti-transglutaminază tisulară de tip IgA (anti-tTG IgA) este considerat cel mai sensibil și specific test de screening. Nivelurile crescute ale acestor anticorpi sugerează puternic prezența bolii celiace. Concomitent, se dozează și nivelul total de IgA, deoarece aproximativ 2-3% dintre persoanele cu boală celiacă prezintă deficit de IgA, ceea ce ar putea duce la rezultate fals negative.
În cazul deficitului de IgA, sau pentru confirmarea diagnosticului, se pot efectua teste suplimentare, precum anticorpii anti-endomisium (EMA) de tip IgA sau anticorpii anti-peptide deamidate de gliadină (DGP) de tip IgG. Anticorpii anti-endomisium au o specificitate foarte ridicată pentru boala celiacă, dar testul este mai costisitor și mai greu disponibil. De asemenea, la copiii foarte mici, testarea anticorpilor DGP este mai sensibilă decât testele standard.
Testarea genetică pentru alele HLA-DQ2 și HLA-DQ8 nu este utilizată ca analiză de rutină pentru diagnostic, dar are o valoare predictivă negativă excelentă. Absența acestor gene exclude practic boala celiacă, făcând testarea genetică utilă în situații de diagnostic incert sau pentru screeningul membrilor familiei. Prezența genelor indică doar o predispoziție, nu și existența bolii, deoarece aproximativ 30-40% din populație poartă aceste gene, însă doar o mică parte dezvoltă boala.
Pasul următor: endoscopia digestivă
Când testele serologice sugerează boala celiacă, următorul pas este de obicei endoscopia digestivă superioară cu biopsie duodenală. Această procedură permite vizualizarea directă a mucoasei intestinale și prelevarea de mostre de țesut pentru examinare microscopică. Medicul prelevează multiple biopsii, din diferite porțiuni ale duodenului, deoarece leziunile pot fi neuniforme. Examinarea histopatologică caută modificări caracteristice, precum atrofia vilozităților, hiperplazia criptelor și infiltrarea cu limfocite intraepiteliale.
Clasificarea Marsh, denumită și clasificarea Marsh-Oberhuber, este utilizată pentru a grada severitatea leziunilor intestinale și variază de la Marsh 0 (mucoasă normală) la Marsh 3c (atrofie vilozitară completă). Gradul de afectare histologică nu se corelează întotdeauna cu severitatea simptomelor clinice, unii pacienți cu leziuni severe având simptome minime și invers.
La copiii cu niveluri foarte ridicate de anticorpi anti-tTG (de peste 10 ori limita superioară a normalului) și anticorpi anti-endomisium pozitivi, ghidurile europene recente permit diagnosticul fără biopsie intestinală, cu condiția confirmării prezenței genelor HLA-DQ2 sau HLA-DQ8. Această abordare reduce necesitatea procedurilor invazive la copii, dar necesită o evaluare atentă și o monitorizare riguroasă.
În unele cazuri, când diagnosticul rămâne incert în ciuda investigațiilor standard, pot fi necesare teste suplimentare, precum endoscopia cu capsulă video sau enteroscopia cu balon dublu, pentru evaluarea segmentelor mai distale ale intestinului subțire.
Complicații ale bolii celiace netratate
Neglijarea sau diagnosticarea întârziată a bolii celiace poate avea consecințe grave asupra sănătății, afectând multiple sisteme ale organismului. Expunerea continuă la gluten menține inflamația cronică și deteriorarea intestinală, ducând la o cascadă de complicații ce pot deveni ireversibile.
Malabsorbția nutrienților este consecința directă și imediată a leziunilor intestinale. Deteriorarea vilozităților reduce dramatic suprafața de absorbție, afectând capacitatea organismului de a asimila vitaminele, mineralele și macronutrienții esențiali. Mai departe, deficiența de fier duce la anemie cronică, manifestată prin oboseală severă, paloare și dificultăți de concentrare, iar malabsorbția vitaminelor liposolubile (A, D, E, K) poate cauza probleme de vedere, tulburări de coagulare și deteriorarea sistemului nervos.
Afectarea sistemului osos
Sănătatea osoasă este de asemenea grav compromisă în boala celiacă netratată. Deficitul de calciu și vitamina D, combinat cu inflamația cronică, accelerează pierderea masei osoase, ducând la osteopenie și osteoporoză, chiar și la persoane tinere. Riscul de fracturi crește semnificativ, iar recuperarea după acestea poate fi îngreunată de deficiențele nutriționale persistente. La copii, afectarea sănătății osoase poate compromite atingerea masei osoase maxime, cu consecințe pe toată durata vieții.
Sursa foto: pexels.com
Probleme reproductive
Problemele reproductive sunt frecvente în boala celiacă nediagnosticată. La femei, afecțiunea poate cauza menstruații neregulate, amenoree, pubertate întârziată și dificultăți în concepere. Riscul de avort spontan, naștere prematură și greutate mică la naștere este crescut. La bărbați, calitatea spermei poate fi afectată, contribuind la probleme de fertilitate. Multe dintre aceste probleme se ameliorează sau se rezolvă complet după adoptarea dietei fără gluten.
Intoleranța la lactoză
Intoleranța secundară la lactoză apare frecvent ca urmare a deteriorării mucoasei intestinale. Enzima lactază, produsă la nivelul vârfului vilozităților, devine deficitară când acestea sunt atrofiate. Pacienții dezvoltă simptome digestive la consumul de produse lactate, ceea ce complică și mai mult situația nutrițională. De cele mai multe ori, această intoleranță se ameliorează după vindecarea mucoasei intestinale prin dieta fără gluten.
Complicații neurologice
Neuropatia periferică, ataxia cerebeloasă și encefalopatia reprezintă complicații neurologice ce pot apărea chiar și în absența simptomelor digestive semnificative. Mecanismele includ atât deficiențele nutriționale, cât și posibile procese autoimune, care afectează direct sistemul nervos. Unele studii sugerează o asociere între boala celiacă netratată și riscul crescut de epilepsie și migrene.
Boala celiacă refractară
Boala celiacă refractară reprezintă o complicație rară, dar gravă, în care simptomele și leziunile intestinale persistă, în ciuda respectării stricte a dietei fără gluten, timp de cel puțin 12 luni. Această afecțiune necesită investigații extinse, pentru excluderea altor cauze, și poate necesita tratament imunosupresor. Boala celiacă refractară de tip 2, caracterizată prin prezența limfocitelor intraepiteliale anormale, are un prognostic mai rezervat și un risc crescut de evoluție către limfom.
Tratamentul adecvat este esențial pentru a preveni aceste complicații, iar regimul fără gluten reprezintă piatra de temelie a terapiei.
Tratament pentru boala celiacă - regim fără gluten
Managementul bolii celiace se bazează, în prezent, exclusiv pe eliminarea completă și permanentă a glutenului din alimentație. Această abordare dietetică strictă reprezintă singurul tratament eficient disponibil și trebuie menținută pe toată durata vieții, pentru a preveni complicațiile și a permite vindecarea intestinală.
Adoptarea unui regim gluten free necesită o înțelegere profundă a surselor de gluten și o vigilență constantă în alegerea alimentelor. Glutenul trebuie eliminat complet, deoarece chiar și cantitățile minime pot declanșa răspunsul imunitar și inflamația intestinală.
Pragul exact de toleranță variază între indivizi, dar majoritatea organizațiilor internaționale consideră că produsele cu mai puțin de 20 părți per milion (ppm) de gluten sunt sigure pentru majoritatea pacienților.
Răspunsul organismului la dieta gluten free
Răspunsul la dieta fără gluten variază semnificativ între pacienți. Mulți observă o ameliorare a simptomelor digestive în câteva săptămâni, dar vindecarea completă a mucoasei intestinale poate dura luni sau chiar ani, în special la adulți. Copiii tind să răspundă mai rapid, cu normalizarea histologică intervenind adesea în 6-12 luni.
Monitorizarea răspunsului la tratament se face prin evaluarea clinică, testarea serologică periodică și, când este necesar, biopsii de control.
În fazele inițiale după diagnostic, când deficiențele nutriționale sunt semnificative, poate fi necesară suplimentarea cu vitamine și minerale. Fierul, acidul folic, vitamina B12, vitamina D și calciul sunt cele mai frecvent deficitare și necesită corecție - suplimentele cu fier și suplimentele cu calciu venind în ajutor. Dozele și durata suplimentării sunt individualizate în funcție de severitatea deficiențelor și de răspunsul la tratament, iar monitorizarea periodică a nivelurilor serice ajută la ajustarea suplimentării.
Educația nutrițională este fundamentală pentru succesul tratamentului
Pacienții trebuie să învețe să citească etichetele alimentelor, să identifice ingredientele care conțin gluten și să fie conștienți de riscul contaminării încrucișate. Consultarea cu un nutriționist specializat în boala celiacă este extrem de valoroasă, ajutând pacienții să planifice mese echilibrate și să evite deficiențele nutriționale ce pot apărea dintr-o dietă restrictivă prost planificată.
Aderența la dieta fără gluten poate fi provocatoare din punct de vedere social și emoțional. Pacienții se confruntă cu dificultăți la mese în afara casei, în călătorii și în diverse contexte sociale. Sprijinul psihologic este esențial în gestionarea acestor provocări, iar familiile trebuie educate pentru înțelege importanța stricteții dietei.
Monitorizarea pe termen lung este esențială pentru asigurarea eficienței tratamentului și pentru detectarea precoce a complicațiilor. Consultațiile periodice includ evaluarea simptomelor, testarea serologică pentru anticorpii specifici bolii celiace și monitorizarea statusului nutrițional. Persistența nivelurilor crescute de anticorpi după 12-18 luni de dietă gluten free sugerează fie expunere continuă la gluten, fie boală celiacă refractară, necesitând investigații suplimentare.
Alimente fără gluten, permise, și alimente interzise în boala celiacă

Alimentele care nu conțin gluten în mod natural formează baza unei diete sigure și nutritive.
-
Carnea proaspătă, peștele și fructele de mare neprelucrate sunt complet sigure, oferind proteine de calitate și nutrienți esențiali.
-
Ouăle reprezintă o sursă excelentă de proteine și pot fi preparate în multiple moduri.
-
Produsele lactate naturale, precum laptele, iaurtul natural, brânza și untul, sunt permise, cu excepția cazurilor în care există intoleranță secundară la lactoză.
-
Fructele și legumele proaspete, congelate sau conservate fără adaosuri, sunt fundamental sigure și ar trebui să constituie o parte importantă a dietei. Acestea oferă vitamine, minerale, fibre și antioxidanți esențiali pentru sănătate.
-
Nucile și semințele sunt excelente surse de grăsimi sănătoase, proteine și micronutrienți.
-
Cerealele fără gluten oferă alternative valoroase pentru grâu, orz și secară.
-
Orezul, în toate varietățile sale - alb, brun, sălbatic -, este o opțiune versatilă și ușor disponibilă.
-
Porumbul și produsele din porumb, precum făina de porumb și mălaiul, pot fi utilizate în diverse preparate.
-
Quinoa, deși tehnic nu este o cereală, ci o pseudocereală, oferă proteine complete și poate fi folosită similar orezului.
-
Hrișca, în ciuda numelui, nu are nicio legătură cu grâul și este complet sigură. Poate fi consumată sub formă de crupe sau transformată în făină, pentru preparate de patiserie.
-
Amarantul și meiul sunt alte pseudocereale nutritive cu care îți poți diversifica dieta.
-
Sorgul oferă o alternativă interesantă, făina obținută din acesta putând fi folosită în panificație.
-
Tapioca, extrasă din rădăcina de manioc, este utilizată frecvent în produsele fără gluten, pentru a le îmbunătăți textura.
-
Făina de orez, făina de cartofi, amidonul de porumb și făina de migdale sunt ingrediente comune în rețetele adaptate.
-
Leguminoasele - fasole, linte, năut, mazăre - sunt surse excelente de proteine vegetale și fibre, complet sigure în forma lor naturală.
Dieta gluten free - ce alimente să eviți?
Ovăzul merită o atenție specială. Deși cel pur nu conține gluten, acesta este frecvent contaminat în timpul cultivării, recoltării sau procesării, cu grâu, orz sau secară. Doar ovăzul certificat fără gluten este sigur pentru consum de către persoanele cu boală celiacă. Chiar și așa, un procent mic de pacienți reacționează la avenina din ovăz, o proteină similară glutenului, și trebuie să evite complet ovăzul.
Alimentele care trebuie evitate strict includ:
-
toate produsele care conțin grâu, în orice formă a acestuia: pâine, paste, biscuiți, prăjituri, pizza;
-
orzul și produsele derivate, precum maltul și extractul de malt;
-
secara și produsele din secară;
-
triticale, un hibrid între grâu și secară.
Sursele ascunse de gluten reprezintă o provocare majoră:
-
multe sosuri comerciale, inclusiv sosul de soia tradițional, conțin gluten;
-
supele la plic, bulionul și condimentele preparate pot conține gluten ca agent de îngroșare;
-
mezelurile și cârnații procesați folosesc adesea gluten ca liant;
-
produsele de patiserie, chiar și cele care par să nu conțină cereale, pot fi contaminate sau pot conține ingrediente derivate din gluten.
Berea tradițională este produsă din orz și trebuie evitată, dar există alternative fără gluten, produse din sorg, orez sau alte cereale sigure. Unele băuturi alcoolice distilate sunt considerate sigure, deoarece procesul de distilare elimină proteinele de gluten, dar băuturile aromatizate pot conține adaosuri cu gluten.
Provocarea contaminării încrucișate în cazul enteropatiei glutenice
Contaminarea încrucișată este o preocupare constantă în cazul celiachiei. Chiar și alimentele fără gluten în compoziția lor pură pot deveni nesigure dacă sunt procesate în facilități care manipulează și gluten, sau dacă sunt preparate folosindu-se ustensile contaminate.
Acasă, se recomandă să ai ustensile separate pentru prepararea alimentelor fără gluten: în special pentru prăjitoare, tăvi de copt și linguri de lemn, care pot reține particule.
Citirea atentă a etichetelor este esențială. În România și Uniunea Europeană, reglementările în vigoare impun declararea clară a alergenilor, inclusiv a cerealelor care conțin gluten. Caută mențiunea „fără gluten” sau simbolul specific (spicul de grâu tăiat), care garantează că produsul respectă standardele de siguranță. Fii atent la termeni precum „amidon modificat„, „proteină vegetală hidrolizată” sau „aromă naturală”, care pot indica prezența glutenului, dacă sursa nu este specificată.
Planificarea meselor și pregătirea alimentelor acasă oferă cel mai mare control asupra dietei. Experimentarea cu rețete adaptate și descoperirea de noi ingrediente poate transforma restricțiile dietetice într-o oportunitate de a explora o varietate mai mare de alimente. Există multe resurse online și cărți de bucate specializate, care îți pot oferi inspirație pentru prepararea de mese delicioase și sigure.
Adaptarea la o dietă fără gluten poate părea copleșitoare la început, dar cu o educație adecvată, sprijin din partea celor dragi și resursele potrivite, majoritatea persoanelor cu boală celiacă reușesc să ducă o viață normală și sănătoasă. Respectarea strictă a dietei nu doar că ameliorează simptomele, ci previne complicațiile grave și permite vindecarea intestinală, oferindu-ți șansa unei calități optime a vieții.
Informațiile prezentate sunt oferite doar în scop informativ și nu înlocuiesc sfatul medical profesionist. Consultă întotdeauna un medic sau un specialist înainte de a lua orice decizie legată de sănătatea ta.
Referințe:
-
celiac.org/about-celiac-disease/what-is-celiac-disease/
-
niddk.nih.gov/health-information/digestive-diseases/celiac-disase
-
https://www.nhs.uk/conditions/coeliac-disease/















