Sursa foto: unsplash.com
Spondiloza cervicală este o afecțiune degenerativă frecventă, mai ales după 50 de ani, rezultată din uzura structurilor gâtului. Înțelegerea mecanismelor bolii și a opțiunilor terapeutice este esențială pentru a-i controla simptomele și a menține o viață activă. Află ce este spondiloza cervicală, care sunt simptomele specifice, cauzele, factorii de risc și cele mai eficiente metode de tratament și prevenire, pentru a putea lua decizii informate și a reduce efectele negative ale acestei afecțiuni asupra calității vieții.
Rezumat
-
Spondiloza cervicală este o afecțiune degenerativă frecventă, localizată la nivelul vertebrelor gâtului, determinată în principal de îmbătrânire și de stilul de viață.
-
Manifestările tipice includ: durere cervicală, rigiditate, amețeli, tulburări de echilibru și, în unele cazuri, simptome neurologice la nivelul membrelor superioare.
-
Factorii de risc majori sunt postura incorectă, sedentarismul, traumatismele, fumatul, predispoziția genetică și excesul ponderal.
-
Abordarea terapeutică optimă este personalizată și combină educația pacientului, corectarea ergonomiei, fizioterapia, medicația antiinflamatoare și, doar în anumite situații, proceduri invazive.
-
Deși spondiloza cervicală nu poate fi vindecată complet, un management corect și consecvent permite controlul simptomelor și menținerea independenței și a confortului în activitățile zilnice.
Cuprins
-
Ce este spondiloza cervicală?
-
Simptomele spondilozei cervicale
-
Cauze și factori de risc pentru spondiloza cervicală
-
Spondiloza cervicală: complicații și afecțiuni asociate
-
Tratamente recomandate pentru spondiloza cervicală
-
Vindecarea de spondiloza cervicală
-
Când este necesară consultarea medicului specialist?
Ce este spondiloza cervicală?
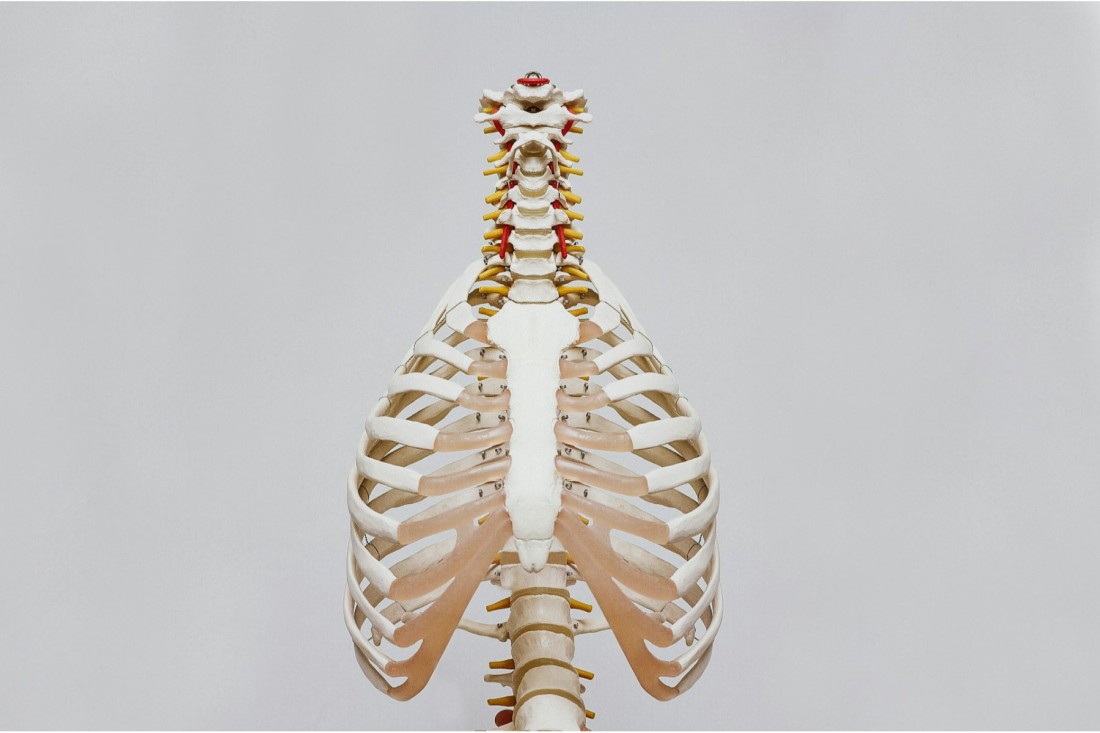
Spondiloza cervicală este o afecțiune degenerativă, manifestată la nivelul vertebrelor cervicale și al discurilor intervertebrale din regiunea gâtului (C1–C7). Apare prin uzura naturală a structurilor coloanei - un proces accelerat de înaintarea în vârstă, suprasolicitare și stilul de viață, similar cu modul în care alte țesuturi ale corpului își pierd treptat elasticitatea și rezistența.
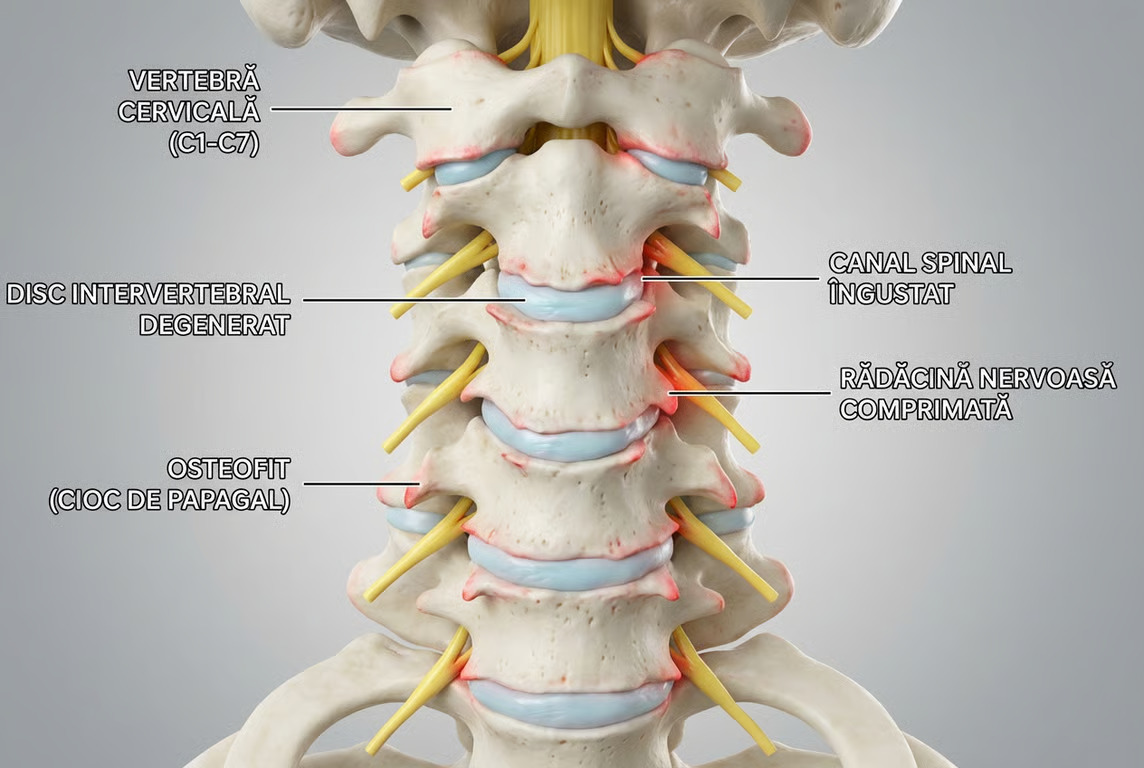
Coloana cervicală este formată din șapte vertebre (C1–C7) separate de discuri intervertebrale cu rol de amortizare. Între vertebre există articulații mici, ligamente și cartilaje ce permit mișcările fine ale capului. Când aceste componente se deteriorează, apar semnele specifice spondilozei:
-
discuri cu înălțime redusă și mai puțin elastice;
-
cartilaj subțiat;
-
îngroșarea ligamentelor;
-
formarea osteofitelor (excrescențe osoase).
Statisticile medicale arată o prevalență foarte mare: până la vârsta de 60 de ani, aproximativ 85–90% dintre persoane prezintă semne radiologice de degenerare cervicală, chiar dacă nu toate dezvoltă simptome. Spondiloza poate fi considerată, așadar, o parte a îmbătrânirii normale. La unele persoane însă, modificările sunt mai accentuate și devin simptomatice, necesitând tratament.
Torticolis vs. Spondiloza cervicală
Spondiloza cervicală trebuie diferențiată de alte afecțiuni. Spre deosebire de artrita reumatoidă (boală autoimună inflamatorie), spondiloza este o afecțiune degenerativă mecanică. Nu este nici același lucru cu hernia de disc acută, care apare brusc, atunci când nucleul discului migrează din poziția sa normală.
Torticolisul este o afecțiune caracterizată de înțepenirea bruscă și temporară a gâtului, de obicei cauzată de o contractură musculară, postura incorectă sau mișcări bruște. Simptomele apar rapid și dispar, de regulă, în câteva zile, cu repaus și tratament local. În schimb, spondiloza cervicală este o boală degenerativă, cu evoluție lentă în timp, cauzată de uzura progresivă a discurilor și articulațiilor cervicale și care poate duce la durere cronică, rigiditate și, uneori, simptome neurologice.
Simptomele spondilozei cervicale
Simptomele variază mult de la o persoană la alta ca intensitate și frecvență. Unii pacienți prezintă modificări degenerative fără disconfort, în timp ce alții dezvoltă dureri și limitări încă din stadiile relativ timpurii ale afecțiunii.

Cel mai frecvent simptom este durerea de cervicală, localizată sau iradiată spre umeri, brațe ori partea superioară a spatelui. Sunt frecvente amețelile de la cervicală, mai ales la mișcări bruște ale capului sau la schimbarea poziției. Poate apărea senzația de “cap greu” ori instabilitate la mers. Durerile de cap occipitale, care pornesc de la baza craniului către frunte sau tâmple, sunt de asemenea comune. Toate acestea formează sindromul cervical.
Când rădăcinile nervoase cervicale sunt comprimate, apar simptome la nivelul membrelor superioare: amorțeală, furnicături, senzație de „ace” sau slăbiciune musculară.
În cazurile cu afectare medulară, pot apărea dificultăți de mers, probleme de coordonare, slăbiciune în picioare și, în situații severe, tulburări de control vezical. Acestea necesită evaluare medicală urgentă.
Durerea cervicală (cervicalgie) și rigiditatea
Durerea cervicală este simptomul cardinal. Poate fi o arsură, o înțepătură sau o presiune constantă în jurul gâtului. Intensitatea variază de la disconfort ușor până la durere severă, care limitează mișcările capului și afectează activitățile zilnice.
Rigiditatea însoțește frecvent cervicalgia. Dimineața, gâtul poate fi „înțepenit”, permițând doar mișcări limitate, până când mușchii „se încălzesc”. Apoi, după perioade lungi de stat în fața computerului sau în mașină, rigiditatea revine.
Contracturile musculare apar ca mecanism de protecție. Mușchii se tensionează pentru a limita mișcările dureroase, ceea ce favorizează apariția punctelor trigger și a cefaleei. Episoadele de blocaj cervical – când gâtul „se blochează” într-o poziție – sunt declanșate de mișcări bruște, somn într-o poziție nepotrivită sau expunere la curent rece. De obicei, acestea se remit în câteva zile, cu repaus relativ, căldură locală și antiinflamatoare.
Amețeli de la cervicală și dureri de cap - simptome ale sindromului cervical
Amețelile și durerile de cap pot apărea la unele persoane cu spondiloză cervicală, însă mecanismele aflate la baza lor nu sunt pe deplin clarificate. Cele mai frecvente explicații includ modificările proprioceptive din zona cervicală și tensiunea musculară excesivă, care pot perturba modul în care creierul percepe poziția capului și a corpului. În aceste situații, pacienții descriu adesea senzații de instabilitate, „cap ușor” sau dezechilibru, mai ales la mișcări bruște sau la schimbarea rapidă a poziției din culcat în picioare.
Tratamentul vertijului cervical
Un tip particular de amețeală este vertijul cervicogen, care apare în strânsă legătură cu pozițiile și mișcările gâtului. Spre deosebire de vertijul de origine vestibulară, acesta este frecvent asociat cu durerea și rigiditate cervicală și se poate ameliora atunci când gâtul este susținut sau imobilizat.
Tratamentul vertijului cervical urmărește reducerea durerii și a tensiunii cervicale, îmbunătățirea controlului postural și normalizarea informațiilor proprioceptive provenite din zona gâtului. Pentru că mecanismele sunt diferite de cele ale vertijului vestibular, abordarea este în principal musculo‑scheletală și posturală. Este important ca orice simptom persistent sau sever să fie evaluat de un medic, deoarece amețelile pot avea cauze multiple.
Tulburări de echilibru - simptome ale coloanei cervicale afectate
Tulburările de echilibru pot varia de la o ușoară nesiguranță la mers, până la dificultăți mai evidente de coordonare, în special în condiții de iluminare redusă sau pe suprafețe neregulate. La persoanele vârstnice, aceste manifestări pot crește riscul de căderi.
Intervențiile terapeutice utile includ fizioterapia pentru stimularea mobilității cervicale, exercițiile de reeducare proprioceptivă și, atunci când este necesar, programele de reabilitare vestibulară.
Spondiloza cervicală și presiunea în urechi
Presiunea în urechi poate apărea în spondiloza cervicală, iar legătura este reală, deși adesea subestimată. Simptomul este descris în literatura medicală ca plenitudine auriculară și poate însoți amețeala, instabilitatea sau durerile cervicale.
De la spondiloză faci tensiune?
Spondiloza cervicală poate influența tensiunea arterială, însă nu în sensul clasic. Relația este mai complexă și implică sistemul nervos autonom, durerea cronică și mecanisme reflexe. Este important să discuți cu un medic, dacă ai valori tensionale crescute sau fluctuante, pentru că tensiunea arterială are multe cauze posibile, iar evaluarea profesională este esențială.
În unele cazuri, medicația simptomatică poate reduce intensitatea amețelilor, însă abordarea principală rămâne corectarea disfuncțiilor cervicale și îmbunătățirea controlului postural.
Cauze și factori de risc pentru spondiloza cervicală
Principalul motor al spondilozei cervicale este îmbătrânirea structurilor coloanei. Discurile își pierd conținutul de apă după vârsta de 30 de ani, devin mai subțiri și mai puțin elastice, iar spațiul dintre vertebre scade. Ca răspuns, organismul formează osteofite pentru stabilizare, dar acestea pot comprima nervii sau măduva. Ligamentele se îngroașă și devin rigide, îngustând canalul spinal.

-
Chiar dacă vârsta este factorul de risc dominant, și genetica joacă un rol important. Un canal spinal nativ mai îngust sau o predispoziție la uzură precoce cresc riscul. Dacă părinții au avut probleme cu cervicala, copiii pot dezvolta spondiloză la o vârstă mai tânără.
-
Postura cu capul proiectat înainte la birou sau utilizarea îndelungată a dispozitivelor mobile („text neck”) crește forțele pe gât de până la cinci ori față de poziția neutră, accelerând degenerarea. Traumatismele anterioare – inclusiv “whiplash”, căderi ori lovituri la cap – lasă uneori sechele cu impact pe termen lung.
-
Traumatismele anterioare ale gâtului - inclusiv leziunile de tip „whiplash”, căderile sau loviturile la cap - pot lăsa modificări reziduale ce influențează pe termen lung funcția cervicală și predispun la apariția simptomelor.
-
Activitățile profesionale care implică ridicări repetate, răsuciri ale trunchiului sau manipularea unor greutăți - precum cele din construcții, mecanică sau depozitare - cresc suplimentar stresul asupra coloanei cervicale și favorizează apariția modificărilor degenerative.
-
Sedentarismul și lipsa exercițiului fizic duc la slăbirea musculaturii care stabilizează gâtul, reducând capacitatea acesteia de a proteja structurile cervicale în fața solicitărilor zilnice.
-
Fumatul este un factor major. Prin afectarea microcirculației la nivelul discurilor, nicotina accelerează deshidratarea și degenerarea. Fumătorii au un risc cu 50% mai mare de spondiloză cervicală simptomatică, față de nefumători.
-
Nu în ultimul rând, supraponderabilitatea adaugă presiune pe toată coloana, inclusiv din punct de vedere cervical, amplificând uzura.
Înțelegerea acestor factori permite identificarea timpurie a comportamentelor care pot fi modificate, oferind o bază solidă pentru prevenție și menținerea sănătății cervicale pe termen lung.
Spondiloza cervicală: complicații și afecțiuni asociate
Fără tratament adecvat, pot apărea complicații care afectează semnificativ calitatea vieții.
Radiculopatie cervicală
Radiculopatia cervicală („nervul ciupit”) apare atunci când o rădăcină nervoasă din zona gâtului este comprimată de un osteofit, de un disc intervertebral herniat sau de țesutul inflamat din jurul acesteia.
Compresia determină un tablou clinic caracteristic: durere ascuțită, care iradiază de-a lungul brațului în teritoriul nervului afectat, însoțită frecvent de amorțeală, furnicături și scăderea forței musculare. Simptomele pot varia ca intensitate, dar sunt de obicei agravate de anumite mișcări ale gâtului sau de menținerea prelungită a unei poziții incomode.
Netratată, radiculopatia poate deveni cronică, cu atrofie musculară și pierderea forței în brațul afectat, împiedicând efectuarea unor sarcini simple, precum ridicarea de obiecte sau scrisul. Durerea persistentă alterează somnul și starea emoțională, crescând riscul de anxietate și depresie.
Mielopatia cervicală
Mielopatia cervicală, produsă de compresia măduvei spinării, reprezintă o urgență medicală. De obicei, se instalează treptat, prin îngustarea progresivă a canalului (osteofite, ligamente îngroșate, protruzii discale).
Semnele acesteia includ:
-
tulburări de mers și echilibru;
-
dexteritate scăzută la mâini;
-
slăbiciune progresivă la membre;
-
în cazuri severe, tulburări sfincteriene.
Hernie de disc cervicală
Hernia de disc cervicală apare de obicei pe fondul unei degenerări discale avansate. Atunci când inelul fibros se fisurează, nucleul pulpos — componenta moale din interiorul discului — poate migra spre exterior și comprima o rădăcină nervoasă sau chiar măduva spinării.
Spre deosebire de spondiloza cervicală, care evoluează lent, hernia de disc are adesea un debut neașteptat, de regulă consecința unui efort intens sau a unui episod de suprasolicitare. Durerea este intensă, uneori fulgerătoare, și apare adesea însoțită de simptome neurologice acute: amorțeală, furnicături sau slăbiciune în teritoriul nervului afectat.
Instabilitatea vertebrală (spondilolistezis)
Instabilitatea vertebrală apare când discurile și articulațiile nu mai susțin corect vertebrele, acestea alunecând ușor unele peste altele. Spondilolistezisul crește riscul de compresie nervoasă și poate duce la durere cronică și limitări funcționale severe, uneori necesitând stabilizare chirurgicală.
Artroza cervicală
Artroza cervicală reprezintă degenerarea articulațiilor fațetare - structuri esențiale pentru stabilitatea și mobilitatea gâtului. Această formă de uzură articulară apare frecvent împreună cu spondiloza și contribuie la durere, rigiditate și limitarea mișcărilor cervicale.
Inflamația cronică a articulațiilor fațetare favorizează formarea de osteofite, ceea ce poate accentua compresia asupra structurilor nervoase și agrava simptomatologia. În timp, aceste modificări reduc flexibilitatea gâtului și pot determina episoade recurente de disconfort cervical.
Nici efectele psihologice nu trebuie ignorate. Durerea cronică și teama de agravare reduc calitatea somnului, scad energia și capacitatea de concentrare și pot duce la izolare socială. O abordare terapeutică completă trebuie să includă și susținere pentru sănătatea emoțională.
Tratamente recomandate pentru spondiloza cervicală
Nu există o soluție general valabilă pentru spondiloza cervicală, care să poată fi considerată „cel mai bun tratament”, ci un plan personalizat în funcție de severitatea simptomelor, stadiul bolii, vârstă și stil de viață. Majoritatea cazurilor răspund bine la tratamentul conservator, care combină educația pacientului, modificările în stilul de viață, medicația, fizioterapia și, la nevoie, procedurile minim-invazive.
Educația pacientului și ergonomia sunt puncte-cheie. O postură neutră (urechile deasupra umerilor), monitorul poziționat la nivelul ochilor, scaunul cu suport lombar și pauzele frecvente de întindere reduc presiunea pe coloană.
Tratament medicamentos pentru spondiloza cervicală
Medicamentele oferă o ameliorare rapidă a durerii și inflamației, dar alegerea lor trebuie adaptată tipului de durere și profilului pacientului. Orice schemă se inițiază și se monitorizează de către medic.
-
Paracetamolul este frecvent prima opțiune pentru durerile ușoare sau moderate, fiind de regulă bine tolerat. Pentru durere inflamatorie, AINS (ibuprofen, naproxen, diclofenac) au o eficiență superioară. Pot fi administrate oral sau local, sub formă de geluri ori creme, aplicarea topică având un profil mai bun de tolerabilitate pe termen lung. Un exemplu de unguent pentru spondiloza cervicală, cu efect de încălzire, util pentru relaxarea musculară și ameliorarea disconfortului, este Proflexon gel. În caz de probleme gastrice, renale sau cardiovasculare, este necesară recomandarea medicului.
-
Relaxantele musculare, precum ciclobenzaprina sau tizanidina, reduc spasmul dureros și îmbunătățesc mobilitatea. Deoarece pot provoca somnolență, acestea sunt, de regulă, administrate seara, pe durate scurte și doar în puseele acute.
-
Pentru durerea neuropată asociată radiculopatiei, gabapentinul și pregabalinul pot scădea senzațiile de arsură, furnicături și durerea lancinantă.
În anumite cazuri, se pot prescrie corticosteroizi orali (de exemplu, Prednisonul), pe perioade scurte, de 5–7 zile, pentru un efect antiinflamator rapid, însă exclusiv la indicațiile medicului, din cauza efectelor secundare asociate utilizării prelungite a acestora.
Fizioterapie și kinetoterapie. Gimnastica cervicală
Fizioterapia și kinetoterapia sunt elemente esențiale ale tratamentului conservator, pentru că adresează cauzele mecanice ale durerii. Evaluarea inițială este menită să măsoare mobilitatea, forța, postura și prezența contracturilor ori a punctelor trigger, pe baza cărora se construiește un program de tratament personalizat.
-
Exercițiile de gimnastică cervicală (rotații, înclinări laterale, flexie/extensie) se execută lent, controlat, fără a provoca durere acută. Pe măsură ce mobilitatea crește, se lărgește și amplitudinea mișcărilor.
-
Întărirea musculaturii cervicale și scapulare oferă stabilitate coloanei. Exercițiile izometrice (de pildă, presiunea blândă a capului în palmă, menținută câteva secunde) sunt utile la început, dar trebuie urmate de exerciții de rezistență progresivă, cu benzi elastice sau greutăți ușoare.
-
Reeducarea posturală corectează mecanismele compensatorii care întrețin durerea. Prin îmbunătățirea alinierii capului, gâtului și umerilor și prin întărirea musculaturii stabilizatoare - în special a mușchilor care controlează poziția omoplaților - se obține o postură mai eficientă și o reducere durabilă a suprasolicitării cervicale.
Masajul cervical
Terapia manuală reduce rigiditatea, relaxează musculatura și scade sensibilitatea punctelor dureroase. Masajul cervical, aplicat corect, îmbunătățește circulația locală, eliberează tensiunea acumulată în mușchii paravertebrali și contribuie la scăderea durerii.
Tracțiunea cervicală, manuală sau cu dispozitive dedicate, poate diminua compresia radiculară și durerea iradiată.
Modalitățile fizice adjuvante completează programul de recuperare. Aplicarea căldurii înainte de exerciții favorizează relaxarea musculară, în timp ce gheața utilizată după efort ajută la limitarea inflamației. Electroterapia de tip TENS poate modula percepția durerii, iar ultrasunetele terapeutice sunt utile în reducerea inflamației profunde și în ameliorarea disconfortului local.
Dispozitive ortopedice de susținere - rol în tratamentul pentru coloana cervicală
Dispozitivele de susținere pot ajuta în puseele acute și în timpul somnului, dar utilizarea lor trebuie făcută cu grijă, în funcție de sfaturile medicului. Folosite incorect sau prea mult timp, acestea pot slăbi musculatura cervicală.

Gulerul cervical și perna ortopedică cervicală
Gulerul cervical moale poate fi util în primele zile ale unui episod acut, deoarece limitează mișcările dureroase și oferă un suport ușor. Totuși, purtarea lui trebuie să fie scurtă, ideal 2–5 zile, pentru că imobilizarea prelungită slăbește musculatura gâtului și crește rigiditatea.
Perna ortopedică cervicală contribuie la un somn odihnitor și la reducerea durerii matinale, menținând gâtul într-o poziție neutră și reducând presiunea asupra discurilor, articulațiilor și nervilor. Modelele pot fi din spumă cu memorie, cu rolă cervicală sau ergonomice conturate, iar alegerea depinde de poziția preferată de somn și de confortul individual:
-
pentru somnul pe spate, perna trebuie să susțină curbura naturală a gâtului;
-
pentru somnul pe o parte, înălțimea trebuie să alinieze capul cu coloana.
Dormitul pe burtă este de evitat, deoarece determină gâtul să stea în rotație prelungită.
Materialul pernei este la fel de important: umpluturile foarte moi nu oferă suport, iar cele foarte tari pot crea puncte de presiune. Pernele din spumă cu memorie sunt ideale, pentru că se mulează pe conturul gâtului, dar își pierd treptat proprietățile, motiv pentru care se recomandă înlocuirea lor la fiecare 1–2 ani.
Vindecarea de spondiloză cervicală
Spondiloza cervicală, ca afecțiune degenerativă, nu se „vindecă” în sensul în care structurile să revină la starea inițială. Modificările structurale sunt în mare parte ireversibile. Cu toate acestea, simptomele pot fi controlate, progresia poate fi încetinită, iar calitatea vieții poate fi îmbunătățită printr-un management coerent al afecțiunii.
În practică, „vindecarea” înseamnă controlul simptomelor și adaptarea cu succes la condiția cronică. Mulți pacienți care urmează un program complet – educație, exerciții, igienă posturală, controlul stresului și, la nevoie, medicație – trăiesc fără durere sau cu disconfort minim, însă perseverența este esențială.
Rolul exercițiilor fizice și greutatea corporală în caz de probleme cu cervicala
Experiența clinică și relatările pacienților arată clar eficiența exercițiilor fizice constante. Un program zilnic de kinetoterapie, efectuat consecvent timp de 3–6 luni, poate aduce îmbunătățiri substanțiale în ceea ce privește mobilitatea și forța, cu reducerea semnificativă a durerii.
Excesul ponderal adaugă presiune suplimentară asupra întregii coloane, inclusiv la nivel cervical, ceea ce poate amplifica durerea și rigiditatea. O alimentație echilibrată și activitatea fizică regulată sunt esențiale pentru menținerea unei greutăți sănătoase și pentru reducerea stresului mecanic asupra gâtului. De asemenea, suplimentele și vitamine pentru oase și articulații ajută în susținerea sănătății osoase și articulare pe termen lung, însă alegerea lor trebuie discutată cu un medic sau cu un specialist, pentru a evita interacțiunile nedorite.
-
Importanța ergonomiei
Ajustările corecte la birou - scaun ergonomic, monitor la nivelul ochilor, suport pentru laptop, pauze regulate pentru întindere - reduc presiunea asupra gâtului și pot avea beneficii mai mari decât medicația în sine.
-
Gestionarea stresului
Tensiunea psihică amplifică tensiunea musculară cervicală. Practici precum meditația, respirația profundă, yoga sau exercițiile de mindfulness reduc stresul și pot ameliora durerea, contribuind la o stare generală semnificativ mai bună.
Somnul de calitate ajută la refacere. Pe lângă perna ortopedică potrivită, menține un program regulat de somn, evită cafeina și ecranele înainte de culcare și creează un mediu liniștit.
Un stil de viață activ întărește musculatura, menține flexibilitatea și ajută la controlul greutății corporale, reducând încărcarea asupra coloanei cervicale. Activitățile trebuie însă adaptate capacităților individuale și crescute treptat, pentru a evita suprasolicitarea.
Când este necesară consultarea medicului specialist?
Deși cele mai multe cazuri se gestionează conservator, există situații care cer un consult medical rapid. Recunoașterea semnalelor de alarmă este crucială, deoarece previne complicații serioase.
Solicită evaluare medicală imediată în caz de:
-
durere cervicală severă, care nu răspunde la analgezice, repaus, căldură sau gheață în câteva zile;
-
durere care îți perturbă somnul și activitățile zilnice;
-
simptome neurologice: amorțeală sau furnicături persistente în brațe/mâini/degete, slăbiciune progresivă în membrele superioare, dificultăți la mișcări fine sau pierderea reflexelor;
-
dificultăți de mers, instabilitate, senzația de „picioare de lemn”, slăbiciune, probleme de coordonare sau tulburări de control vezical ori intestinal;
-
durere iradiată în braț, cu amorțeală sau slăbiciune, care persistă câteva săptămâni ori se agravează;
-
cefaleea severă și persistentă, în special occipitală;
-
amețeli severe sau vertij persistent.
Dacă ai deja diagnostic de spondiloză cervicală și simptomele se agravează în ciuda măsurilor conservatoare, mergi din nou la medic. Lipsa ameliorării după 6–12 săptămâni cere reevaluarea strategiei și, la nevoie, proceduri minim-invazive sau chirurgicale.
Evaluarea completă cuprinde un examen clinic și neurologic detaliat, iar dacă este cazul, investigații imagistice (radiografii, RMN, CT), care arată gradul de degenerare, prezența osteofitelor, a herniilor sau a stenozei și orientează tratamentul ulterior.
Nu ezita să soliciți o a doua opinie dacă ai îndoieli privind diagnosticarea sau planul propus. Spondiloza cervicală este complexă, iar perspectivele diferite pot ajuta la alegerea celei mai potrivite abordări pentru tine.
Deși este o afecțiune degenerativă, un management adecvat poate îmbunătăți semnificativ calitatea vieții. Prin înțelegerea simptomelor, a cauzelor și a opțiunilor de tratament, pacienții pot lua măsuri proactive, pentru a trăi o viață activă și confortabilă, în ciuda provocărilor impuse de spondiloza cervicală.
Acest informații sunt oferite în scop informativ și nu înlocuiesc sfatul unui medic sau o consultație medicală. Este esențial să discuți cu un medic specialist pentru un diagnostic corect și un plan de tratament adecvat.
Referințe
-
hopkinsmedicine.org/health/conditions-and-diseases/cervical-spondylosis
-
nhs.uk/conditions/cervical-spondylosis/
-
mayoclinic.org/diseases-conditions/cervical-spondylosis/symptoms-causes/syc-20370787
-
nhsinform.scot/illnesses-and-conditions/muscle-bone-and-joints/neck-and-back-problems-and-conditions/cervical-spondylosis/