Osteoporoza este o afecțiune silențioasă, dar cu impact major asupra calității vieții, caracterizată prin fragilizarea oaselor și susceptibilitatea crescută la fracturi. Acest ghid complet oferă informații esențiale despre ce este osteoporoza, cum se manifestă, opțiunile de diagnostic și tratament disponibile, precum și rolul crucial al nutriției și al stilului de viață sănătos în prevenirea și gestionarea acestei afecțiuni.
Vei afla, de asemenea, ce medic specialist este cel mai indicat să consultați și care sunt cele mai recente noutăți în tratamentul osteoporozei, astfel încât să puteți lua decizii informate pentru sănătatea dumneavoastră osoasă.
Rezumat:
-
Osteoporoza este o boală „tăcută”, care evoluează fără simptome până la apariția fracturilor de fragilitate, motiv pentru care diagnosticul precoce este esențial.
-
Femeile, mai ales după menopauză, au un risc mult mai mare, din cauza scăderii estrogenului, dar boala apare și la bărbați și este frecvent subdiagnosticată.
-
Osteodensitometria DEXA este investigația standard pentru diagnosticarea osteoporozei și evaluarea riscului de fracturi.
-
Osteoporoza nu se vindecă, dar poate fi controlată eficient, prin tratament medicamentos, alimentație adecvată, suplimente și activitate fizică regulată.
-
Calciul, vitamina D și exercițiile fizice cu impact și rezistență sunt pilonii principali în prevenirea și gestionarea sănătății osoase.
Cuprins:
-
Ce este osteoporoza și cum afectează oasele
-
Cauzele osteoporozei și factorii de risc principali
-
Cum se manifestă osteoporoza – simptome și semne
-
Osteoporoza – analize și diagnostic medical
-
Ce medic tratează osteoporoza și când să mergi la specialist
-
Osteoporoza se vindecă? Opțiuni de tratament disponibile
-
Noutăți tratament osteoporoză și terapii alternative
-
Vitamine pentru osteoporoză și cel mai bun calciu
-
Osteoporoza – alimentație și stilul de viață sănătos
Ce este osteoporoza și cum afectează oasele
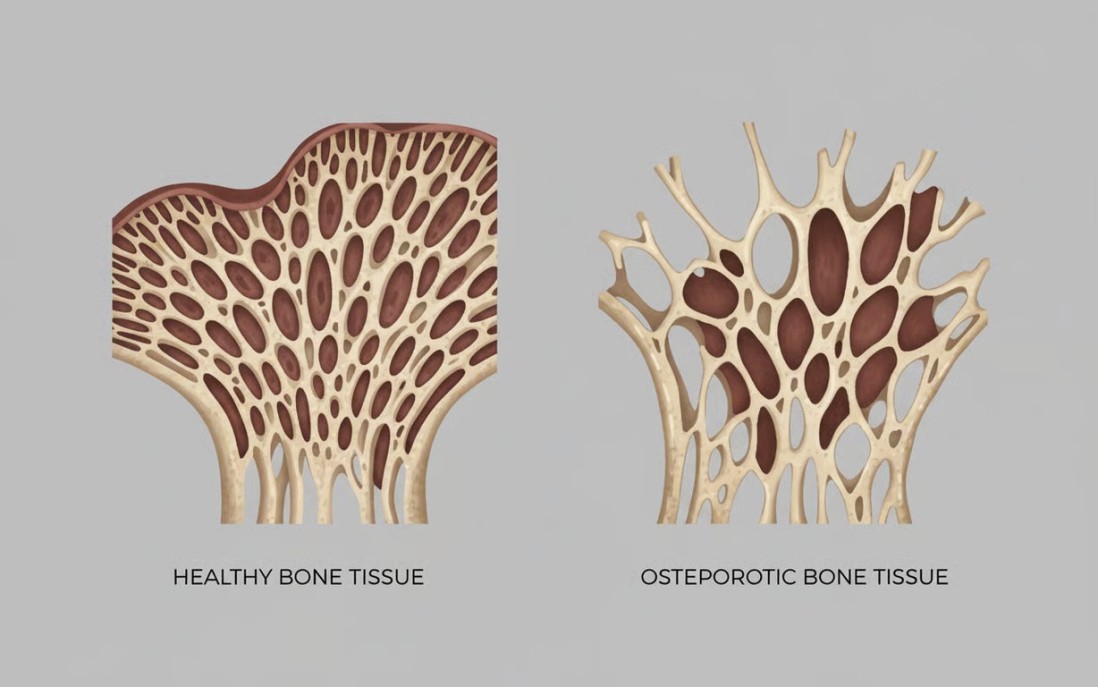
Osteoporoza este o afecțiune cronică a sistemului osos caracterizată prin scăderea densității minerale osoase și deteriorarea microarhitecturii țesutului osos. Această boală face ca oasele să devină fragile și poroase, crescând semnificativ riscul de fracturi chiar și în urma unor traumatisme minore sau a activităților cotidiene obișnuite.
Mecanismul dezvoltării osteoporozei
Din punct de vedere medical, această afecțiune se dezvoltă atunci când procesul de remodelare osoasă - un ciclu continuu de resorbție și formare a țesutului osos - devine dezechilibrat. În mod normal, organismul elimină țesutul osos vechi și îl înlocuiește cu țesut nou. La persoanele cu osteoporoză, acest echilibru este perturbat: resorbția osoasă depășește formarea de os nou, rezultând o pierdere progresivă a masei osoase.
Modificările structurii osoase
Structura internă a oaselor sănătoase seamănă cu un fagure de miere, cu spații mici între trabecule. Pe măsură ce boala progresează, aceste spații devin mai mari, iar pereții mai subțiri, transformând oasele într-o structură fragilă. Această deteriorare afectează în special oasele coloanei vertebrale, șoldului, încheieturii mâinii și coastelor – zone care suportă greutatea corporală sau sunt expuse frecvent la traumatisme.
Boala „tăcută”: lipsa simptomelor evidente
Osteoporoza este adesea numită „boala tăcută" deoarece evoluează fără simptome evidente până când survine o fractură. Această caracteristică face ca depistarea precoce și evaluarea factorilor de risc să fie esențiale pentru prevenirea complicațiilor grave.
Având în vedere complexitatea acestei afecțiuni, este crucial să înțelegem factorii care contribuie la apariția ei.
Cauzele osteoporozei și factorii de risc principali
Dezvoltarea osteoporozei este influențată de o combinație complexă de factori, unii fiind imposibil de modificat, în timp ce alții pot fi controlați prin schimbări ale stilului de viață și intervenții medicale.
-
Sexul: Femeile prezintă un risc de aproximativ patru ori mai mare comparativ cu bărbații, în principal datorită schimbărilor hormonale asociate cu menopauza.
-
Vârsta înaintată: Densitatea osoasă scade natural după vârsta de 30-35 de ani.
-
Rasa/Originea etnică: Persoanele de rasă caucaziană sau de origine asiatică sunt mai predispuse la această afecțiune.
-
Antecedentele familiale: Un istoric matern de fractură de șold crește semnificativ riscul individual.
-
Menopauza precoce: Apărută înainte de 45 de ani, este un factor important nemodificabil.
-
Constituția fizică fragilă: Reprezintă un factor suplimentar care nu poate fi modificat.
Osteoporoza la femei
Este strâns legată de scăderea nivelului de estrogen după menopauză. Acest hormon joacă un rol crucial în menținerea densității osoase, iar lipsa sa poate determina o pierdere rapidă a masei osoase – până la 20% în primii ani postmenopauză. Această pierdere accelerată explică prevalența mai mare a bolii în rândul femeilor și necesitatea unei monitorizări atente în această perioadă de tranziție hormonală.
Osteoporoza la bărbați
Deși mai puțin frecventă, este adesea subdiagnosticată și insuficient tratată. Factorii specifici includ niveluri scăzute de testosteron (hipogonadism), consumul excesiv de alcool și utilizarea pe termen lung a anumitor medicamente. Bărbații tind să dezvolte boala la o vârstă mai înaintată decât femeile, dar fracturile pot avea consecințe mai grave.
Factorii de risc oferă oportunități importante de prevenție:
-
Aportul alimentar inadecvat de calciu și vitamina D
-
Tulburările alimentare
-
Dieta restrictivă
-
Utilizarea prelungită a corticosteroizilor – medicamente prescrise frecvent pentru afecțiuni inflamatorii
-
Bolile endocrine (hipertiroidism, diabet)
-
Bolile reumatologice (poliartrita reumatoidă)
-
Bolile digestive (boala celiacă, boala Crohn)
-
Stilul de viață sedentar
-
Greutatea corporală scăzută (indice de masă corporală sub 19)
-
Fumatul
-
Consumul excesiv de alcool
-
Antecedentele de fracturi de fragilitate – fracturi survenite în urma unor traumatisme minore
Un aspect fundamental în prevenirea osteoporozei este atingerea unei rezerve osoase optime în tinerețe, prin aport adecvat de nutrienți esențiali și activitate fizică regulată. Masa osoasă maximă se atinge în jurul vârstei de 30 de ani, iar investiția în sănătatea oaselor în această perioadă oferă protecție pe termen lung.
Cum se manifestă osteoporoza - simptome și semne
În stadiile inițiale, osteoporoza evoluează silențios, fără manifestări clinice evidente, ceea ce face ca mulți pacienți să descopere boala abia după apariția primei fracturi. Această caracteristică subliniază importanța screeningului și a evaluării factorilor de risc, în special la persoanele predispuse.
-
Fracturile de fragilitate
Reprezintă adesea primul semn evident al bolii. Acestea pot surveni în urma unor traumatisme minore - o simplă căzătură de la propria înălțime, o mișcare bruscă sau chiar în timpul activităților cotidiene precum aplecarea sau ridicarea unui obiect ușor. Localizările cele mai frecvente includ vertebrele coloanei, șoldul, încheietura mâinii și coastele. Aceste fracturi nu doar că provoacă durere acută, dar pot avea consecințe pe termen lung asupra mobilității și independenței.
-
Durerea de spate cronică sau acută
Poate indica fracturi vertebrale, chiar dacă acestea sunt minore. Durerea poate fi localizată la nivelul coloanei sau poate iradia către alte zone ale corpului. Unele fracturi vertebrale sunt asimptomatice și se descoperă întâmplător în urma unor radiografii efectuate pentru alte motive.
-
Fracturile vertebrale repetate
Duc la tasarea progresivă a vertebrelor, manifestată prin scăderea în înălțime - uneori cu câțiva centimetri de-a lungul anilor. Această tasare poate determina apariția cifozei (cocoașa văduvei), o curbură exagerată a coloanei în regiunea toracică, sau scolioza, o deviere laterală a coloanei. Aceste deformări afectează nu doar aspectul fizic, ci și postura, echilibrul și capacitatea de mișcare.
-
Postura încovoiată, cu umerii rotunjiți și capul proiectat înainte
Devine din ce în ce mai evidentă pe măsură ce coloana se deformează. Această modificare posturală poate afecta funcția respiratorie și digestivă, deoarece spațiul disponibil pentru organele interne se reduce.
-
Amorțeală, furnicături sau slăbiciune musculară la nivelul membrelor
Afectarea coloanei vertebrale poate determina, în cazuri severe, compresie nervoasă. Aceste simptome neurologice necesită evaluare medicală urgentă pentru a preveni complicații permanente.
Pentru un diagnostic corect și un plan de tratament adecvat, sunt necesare investigații specifice.
Osteoporoza - analize și diagnostic medical
Diagnosticul precis al osteoporozei necesită o evaluare complexă care combină istoricul medical, examenul clinic și investigații paraclinice specifice. Această abordare comprehensivă permite identificarea bolii în stadii precoce și stabilirea unui plan terapeutic personalizat.
Procesul de diagnostic începe cu o anamneză detaliată, în care medicul colectează informații despre istoricul medical personal și familial, factorii de risc, simptomele prezente, eventualele fracturi anterioare și medicamentele administrate. Examenul clinic poate evidenția semne precum scăderea în înălțime, modificări posturale, cifoză sau sensibilitate la palparea coloanei vertebrale.
-
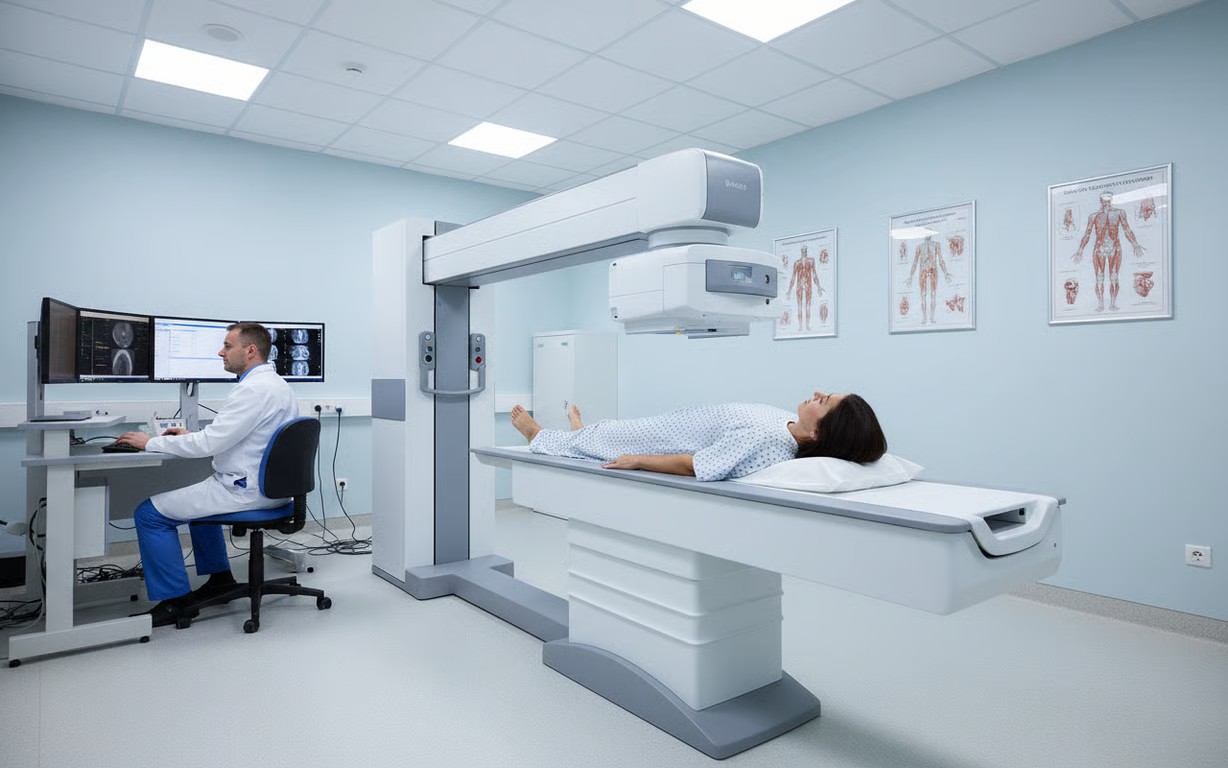
Osteodensitometria (DEXA) reprezintă standardul de aur în diagnosticarea osteoporozei. Această investigație măsoară densitatea minerală osoasă la nivelul coloanei lombare, șoldului sau antebrațului, utilizând o cantitate minimă de radiații X. Rezultatele sunt exprimate prin scorul T, care compară densitatea osoasă a pacientului cu cea a unei persoane adulte tinere, de același sex. Un scor T între -1 și -2,5 indică osteopenie (densitate osoasă scăzută), în timp ce un scor sub -2,5 confirmă diagnosticul de osteoporoză.
-
Radiografiile convenționale pot identifica fracturi vertebrale sau alte anomalii osoase, dar nu sunt suficient de sensibile pentru a detecta osteoporoza în stadii incipiente. Ele sunt utile pentru evaluarea complicațiilor și a severității deformărilor osoase.
-
Analizele de laborator joacă un rol important în identificarea cauzelor secundare ale osteoporozei și în evaluarea metabolismului osos. Acestea includ dozarea calciului seric, fosforului, vitaminei D (25-OH vitamina D), hormonului paratiroidian (PTH), funcției renale (creatinină) și a markerilor de turnover osos. Markerii de resorbție osoasă (CTx – telopeptid C-terminal al colagenului tip I) și markerii de formare osoasă (P1NP – propeptid N-terminal al procolagenului tip I) oferă informații despre activitatea metabolică a țesutului osos.
În funcție de contextul clinic și de rezultatele inițiale, medicul poate recomanda investigații suplimentare. Tomografia computerizată cantitativă (QCT) oferă o evaluare tridimensională mai precisă a densității osoase vertebrale, fiind utilă în cazuri complexe. Biopsia osoasă, deși rar necesară, poate fi indicată pentru excluderea altor afecțiuni osoase sau pentru evaluarea calității țesutului osos în situații particulare.
Ce medic tratează osteoporoza și când să mergi la specialist
Gestionarea osteoporozei necesită adesea o abordare multidisciplinară, implicând mai mulți specialiști în funcție de cauzele subiacente, manifestările clinice și complicațiile asociate.
Medicul de familie
Reprezintă primul punct de contact și joacă un rol central în identificarea persoanelor cu risc crescut, efectuarea evaluării inițiale și solicitarea investigațiilor de bază, precum osteodensitometria. Acesta poate gestiona cazurile ușoare până moderate, poate prescrie suplimente de calciu și vitamina D și poate oferi recomandări privind modificările stilului de viață.
Endocrinologul
Este specialistul indicat când osteoporoza este secundară unor dezechilibre hormonale. Afecțiuni precum hipertiroidismul, hiperparatiroidismul, sindromul Cushing sau deficitul de hormoni sexuali pot contribui la pierderea masei osoase. Endocrinologul evaluează funcția hormonală prin analize specifice și prescrie tratamente pentru corectarea acestor dezechilibre.
Reumatologul
Se ocupă de diagnosticarea și tratamentul osteoporozei asociate cu boli reumatismale inflamatorii cronice, precum poliartrita reumatoidă, spondilita anchilozantă sau lupusul eritematos sistemic. Acești specialiști gestionează atât boala de bază, cât și complicațiile osoase.
Ginecologul
Are un rol esențial în prevenirea și tratarea osteoporozei la femei, în special în perioada perimenopauză și postmenopauză. Acesta evaluează riscul individual, poate recomanda terapie hormonală de substituție când este indicată și oferă consiliere privind menținerea sănătății osoase în contextul schimbărilor hormonale specifice femeilor.
Ortopedul
Intervine în gestionarea fracturilor de fragilitate, complicații frecvente și grave ale osteoporozei. Acesta efectuează intervenții chirurgicale pentru repararea fracturilor de șold, vertebrale sau ale altor oase, oferă recomandări pentru recuperare și colaborează cu alți specialiști pentru prevenirea fracturilor viitoare.
Consultarea unui specialist este recomandată în următoarele situații: prezența mai multor factori de risc pentru osteoporoză, antecedente de fracturi de fragilitate, dureri de spate persistente sau deformări ale coloanei vertebrale, diagnostic de osteopenie care necesită evaluare amănunțită, necesitatea unui plan de tratament personalizat sau prezența unor afecțiuni medicale care pot afecta sănătatea osoasă.
Osteoporoza se vindecă? Opțiuni de tratament disponibile
Deși osteoporoza este o afecțiune cronică care nu poate fi vindecată complet, tratamentele moderne pot încetini semnificativ progresia bolii, pot crește densitatea osoasă și pot reduce substanțial riscul de fracturi. Scopul principal al terapiei este de a îmbunătăți calitatea vieții și de a menține independența pacienților.
Abordarea terapeutică este individualizată, ținând cont de severitatea bolii, riscul de fracturi, vârsta pacientului, prezența altor afecțiuni medicale și tolerabilitatea la diferite medicamente.
Tratamentul combină modificări ale stilului de viață cu terapii medicamentoase specifice.
-
Modificările stilului de viață constituie fundația oricărui plan terapeutic. O dietă echilibrată, bogată în calciu (1000-1200 mg zilnic) și vitamina D (800-1000 UI zilnic), poate fi asigurată prin alimentație sau suplimente.
-
Exercițiile fizice regulate, în special cele care susțin greutatea corporală (mers, jogging, dans) și exercițiile de forță, întăresc atât oasele, cât și mușchii, îmbunătățind echilibrul și reducând riscul de căderi.
-
Renunțarea la fumat și limitarea consumului de alcool sunt esențiale, deoarece ambele afectează negativ metabolismul osos.
Terapiile medicamentoase disponibile includ mai multe clase de medicamente cu mecanisme de acțiune diferite.
-
Bifosfonații (alendronat, risedronat, ibandronat, acid zoledronic) sunt cele mai frecvent prescrise, încetinind resorbția osoasă și ajutând la menținerea densității osoase. Aceștia pot fi administrați oral (zilnic, săptămânal sau lunar) sau intravenos (trimestrial sau anual), oferind flexibilitate în funcție de preferințele și nevoile pacientului.
-
Anticorpii monoclonali administrați prin injecții subcutanate la fiecare șase luni, care inhibă formarea celulelor responsabile de resorbția osoasă reprezintă o albă abordare. Această opțiune este utilă pentru pacienții care nu tolerează bifosfonații sau au contraindicații la administrarea acestora.
-
Terapia hormonală cu estrogeni poate fi utilizată la femeile aflate la menopauză pentru reducerea pierderii osoase, dar necesită o evaluare atentă a raportului risc-beneficiu. Modulatorii selectivi ai receptorilor de estrogen (SERM), precum raloxifenul, oferă efecte benefice asupra oaselor fără a crește riscul de cancer uterin.
-
Teriparatide și abaloparatide sunt analogi ai hormonului paratiroidian care stimulează formarea de țesut osos nou. Administrate prin injecții pentru întărirea oaselor zilnice, acestea sunt rezervate cazurilor severe de osteoporoză sau pacienților care nu răspund la alte tratamente.
Monitorizarea regulată a tratamentului prin osteodensitometrie și analize de laborator permite evaluarea eficacității terapiei și ajustarea acesteia când este necesar. Tratamentul osteoporozei este un proces de lungă durată care necesită colaborare strânsă între pacient și echipa medicală pentru obținerea celor mai bune rezultate.
Noutăți tratament osteoporoza și terapii alternative
Noi inovații în tratamentul medicamentos al osteoporozei
Cercetarea medicală continuă să aducă inovații în tratamentul osteoporozei, oferind pacienților opțiuni terapeutice mai eficiente și mai bine tolerate. Paralel cu dezvoltarea medicamentelor de osteoporoză convenționale, există un interes crescut pentru abordări complementare care pot sprijini sănătatea osoasă.
Romosozumab - un progres recent pentru creșterea rapidă a densității osoase
Printre cele mai recente progrese în tratamentul medicamentos se numără romosozumab, un anticorp monoclonal care blochează sclerostina, o proteină care inhibă formarea osoasă. Studiile clinice au demonstrat că acest medicament poate crește rapid densitatea osoasă și poate reduce semnificativ riscul de fracturi vertebrale și non-vertebrale la femeile aflate la postmenopauză cu risc ridicat. Administrat prin injecții lunare timp de un an, romosozumab reprezintă o opțiune valoroasă pentru pacienții care necesită o creștere rapidă a masei osoase.
Terapiile anabolice: teriparatide și abaloparatide în protocol optimizat
Terapiile anabolice, precum teriparatide și abaloparatide, continuă să fie perfecționate, cu protocoale de administrare optimizate și strategii de tratament secvențial care maximizează beneficiile. Cercetările actuale explorează combinații terapeutice și secvențe de tratament care pot oferi rezultate superioare comparativ cu monoterapia.
Alternative la bifosfonați: Denosumab și terapii care stimulează formarea osoasă
Pentru pacienții care caută alternative la bifosfonați – fie din cauza intoleranței, fie din cauza contraindicațiilor – există mai multe opțiuni. Denosumab oferă un mecanism de acțiune diferit, fără a necesita absorbție gastrointestinală sau eliminare renală, fiind astfel potrivit pentru pacienți cu probleme digestive sau renale. Terapiile anabolice reprezintă o altă alternativă, stimulând direct formarea de os nou.
Abordări complementare și naturiste pentru sănătatea osoasă
În domeniul abordărilor complementare și naturiste, cercetările explorează rolul unor nutrienți și compuși bioactivi în susținerea sănătății osoase. Suplimentele cu calciu și vitamina D rămân fundamentale, dar atenția se îndreaptă și către alți nutrienți: magneziul contribuie la metabolismul calciului și la activarea vitaminei D, vitamina K2 ajută la direcționarea calciului către oase, iar siliciul poate sprijini formarea matricei osoase.
Fitoterapia: potențialul plantelor medicinale în osteoporoză
Fitoterapia explorează potențialul unor plante medicinale care conțin compuși cu efecte potențial benefice asupra metabolismului osos. Coada-calului, bogată în silice, urzica, cu conținut ridicat de minerale, și trifoiul roșu, care conține fitoestrogeni, sunt studiate pentru efectele lor asupra sănătății osoase. Este important de menționat că aceste abordări naturiste trebuie considerate complementare, nu alternative la tratamentul medical convențional.
Acupunctura și alte terapii complementare pentru ameliorarea durerii
Terapii precum acupunctura sunt investigate pentru potențialul lor de a ameliora durerea asociată cu osteoporoza și de a îmbunătăți calitatea vieții. Deși rezultatele studiilor sunt încurajatoare, sunt necesare cercetări suplimentare pentru a confirma eficacitatea acestor metode.
Exercițiile fizice adaptate și antrenamentele specifice în susținerea sănătății osoase
Exercițiile fizice adaptate, inclusiv programele de antrenament cu vibrații de întregul corp și exercițiile de echilibru, sunt explorate ca metode non-farmacologice de îmbunătățire a densității osoase și de reducere a riscului de căderi. Aceste abordări pot fi integrate în planul terapeutic global, sub supravegherea unui specialist în medicină fizică și recuperare.
Un rol esențial în menținerea sănătății osoase îl au vitaminele și mineralele, în special calciul.
Vitamine pentru osteoporoza și cel mai bun calciu
Nutriția adecvată joacă un rol fundamental în menținerea sănătății osoase și în prevenirea osteoporozei, iar suplimentele și vitaminele pentru osteoporoză special concepute pentru această afecțiune te pot ajuta să gestionezi mai bine simptomele.
Vitamina D
Vitamina D este esențială pentru absorbția eficientă a calciului la nivel intestinal. Fără un aport adecvat de vitamina D, organismul nu poate utiliza calciul consumat, indiferent de cantitate. Sursele naturale includ expunerea la soare (15-20 de minute zilnic), peștele gras (somon, macrou, sardine), gălbenușul de ou și alimentele fortificate. Pentru majoritatea adulților, un aport de 800-1000 UI zilnic este recomandat, dar persoanele cu deficit sever pot necesita doze mai mari, sub supraveghere medicală.
Calciul
Calciul reprezintă principalul mineral structural al oaselor, iar un aport zilnic de 1000-1200 mg este necesar pentru menținerea densității osoase. Sursele alimentare includ produsele lactate, legumele cu frunze verzi, sardinele cu oase, tofu și alimentele fortificate. Când aportul alimentar este insuficient, suplimentele devin necesare.
Alegerea celui mai potrivit tip de calciu pentru suplimentare depinde de mai mulți factori.
-
Carbonatul de calciu conține cea mai mare concentrație de calciu elemental (40%) și este cel mai economic, dar necesită un mediu acid pentru absorbție optimă, fiind recomandat să fie luat în timpul meselor.
-
Citratul de calciu conține mai puțin calciu elemental (21%), dar se absoarbe mai ușor, chiar și pe stomacul gol, fiind preferat de persoanele cu probleme digestive, cei care iau inhibitori ai pompei de protoni sau persoanele în vârstă cu aciditate gastrică redusă. Un exemplu de supliment eficient este Calcidin®, care poate contribui la aportul necesar de calciu.

Sursa foto: Rubricadesanatate.ro
Vitamina K2
Vitamina K2 joacă un rol crucial în direcționarea calciului către oase și dinți, prevenind depunerea acestuia în țesuturile moi, precum arterele. Forma MK-7 a vitaminei K2 are o biodisponibilitate superioară și o durată mai lungă de acțiune. Sursele alimentare includ alimentele fermentate, gălbenușul de ou și ficatul. Suplimentarea cu 100-200 mg zilnic poate fi benefică, în special pentru persoanele cu risc cardiovascular.
Magenziul
Magneziul este implicat în peste 300 de reacții enzimatice din organism, inclusiv în metabolismul calciului și în activarea vitaminei D. Un deficit de magneziu poate compromite sănătatea osoasă chiar și atunci când aportul de calciu este adecvat. Sursele alimentare includ nuci, semințe, legume cu frunze verzi, cereale integrale și leguminoase. Doza recomandată este de 300-400 mg zilnic, preferabil sub formă de citrat, glinat sau malat de magneziu, care au o absorbție superioară.
Vitamina C
Vitamina C este necesară pentru sinteza colagenului, proteina care formează matricea osoasă pe care se depun mineralele. Un aport zilnic de 75-90 mg (mai mult pentru fumători) poate fi obținut din fructe citrice, kiwi, căpșuni, ardei și broccoli.
Complexul de vitamine B
Vitaminele din complexul B, în special B12, B6 și acidul folic, contribuie la metabolismul homocisteinei, un aminoacid care, în concentrații crescute, poate afecta negativ sănătatea osoasă. Persoanele în vârstă, vegetarienii și cei cu afecțiuni digestive pot avea nevoie de suplimentare.
Alimentația și stilul de viață sănătos sunt esențiale pentru prevenirea și gestionarea osteoporozei.
Osteoporoza - alimentație și stilul de viață sănătos
Adoptarea unui stil de viață sănătos și a unei alimentații echilibrate reprezintă pilonii fundamentali în prevenirea și gestionarea osteoporozei. Aceste măsuri pot avea un impact semnificativ asupra densității osoase și pot reduce substanțial riscul de fracturi.

O dietă echilibrată pentru sănătatea osoasă trebuie să fie bogată în nutrienți esențiali. Pe lângă calciul și vitamina D, proteinele joacă un rol crucial în menținerea masei osoase și musculare. Un aport obținut din surse variate: carne slabă, pește, ouă, leguminoase, nuci și semințe este esențial. Proteinele vegetale, combinate corespunzător, pot oferi toate aminoacizii esențiali necesari.
Legumele cu frunze verzi (spanac, kale, broccoli) oferă nu doar calciu, ci și vitamina K, magneziu și alți fitonutrienți benefici pentru oase. Fructele și legumele colorate sunt bogate în antioxidanți care protejează celulele osoase de stresul oxidativ. Cerealele integrale furnizează magneziu, fosfor și vitamine din complexul B, toate importante pentru metabolismul osos. Nu uita de suplimentele și vitaminele pentru osteoporoză care îți pot oferi nutrienții de care sistemul osos are nevoie.
Ce să eviți?
Este la fel de important să știm ce să evităm. Consumul excesiv de sare poate crește eliminarea calciului prin urină, iar băuturile carbogazoase care conțin acid fosforic pot interfera cu absorbția calciului. Cofeina în cantități mari (peste 3-4 cești de cafea zilnic) poate avea un efect negativ asupra densității osoase. Dieta bogată în zahăr rafinat și alimente procesate poate promova inflamația și poate afecta negativ sănătatea osoasă.
Activitatea fizică regulată
Activitatea fizică regulată este esențială pentru stimularea formării osoase și pentru menținerea forței musculare. Exercițiile care susțin greutatea corporală - mersul pe jos, joggingul, dansul, urcatul scărilor - aplică forțe mecanice asupra oaselor, stimulând celulele osoase să producă țesut nou. Exercițiile de rezistență, cu greutăți sau benzi elastice, întăresc atât mușchii, cât și oasele. Un program echilibrat ar trebui să includă 30-40 de minute de activitate fizică, cel puțin 4-5 zile pe săptămână.
Exercițiile de echilibru și flexibilitate, precum yoga, tai chi sau pilates, îmbunătățesc coordonarea și stabilitatea, reducând riscul de căderi. Aceste practici sunt deosebit de importante pentru persoanele în vârstă sau pentru cele care au suferit deja fracturi.
Gestionarea greutății
Menținerea unei greutăți corporale sănătoase este crucială. Persoanele subponderale au un risc crescut de osteoporoză, în timp ce obezitatea, deși poate oferi o protecție aparentă prin greutatea suplimentară, este asociată cu inflamație cronică și poate crește riscul anumitor tipuri de fracturi.
Limitarea consumului de alcool
Limitarea consumului de alcool la maximum o băutură pe zi pentru femei și două pentru bărbați este recomandată. Consumul excesiv de alcool interferează cu absorbția calciului și vitaminei D, afectează funcția celulelor osoase și crește riscul de căderi.
Atenție la căzături
Prevenirea căderilor devine din ce în ce mai importantă odată cu înaintarea în vârstă. Măsuri simple pot face diferența: asigurarea unei iluminări adecvate în casă, eliminarea covoarelor alunecoase, instalarea de bare de sprijin în baie, purtarea încălțămintei cu talpă antiderapantă și verificarea regulată a vederii și a auzului.
Igiena somnlui
Un somn de calitate, de 7-8 ore pe noapte, este esențial pentru regenerarea țesuturilor, inclusiv a celor osoase. Gestionarea stresului prin tehnici de relaxare, meditație sau activități plăcute contribuie la echilibrul hormonal și la sănătatea generală.
Așadar, osteoporoza este o afecțiune complexă, dar cu o abordare proactivă și informată, puteți lua măsuri semnificative pentru a vă proteja sănătatea osoasă. Discutați cu medicul dumneavoastră despre factorii de risc personali și despre momentul potrivit pentru a efectua o osteodensitometrie.
Disclaimer: Informațiile prezentate în acest articol au scop informativ și educațional și nu înlocuiesc evaluarea, diagnosticul sau tratamentul oferit de un specialist. Dacă te confrunți cu simptome persistente sau ai îngrijorări legate de sănătatea ta, consultă întotdeauna un medic sau un profesionist în domeniul sănătății.
Referințe:
https://www.osteoporosis.foundation/patients/about-osteoporosis
https://www.niams.nih.gov/health-topics/osteoporosis
https://www.nhs.uk/conditions/osteoporosis/
https://pmc.ncbi.nlm.nih.gov/articles/PMC12015985/